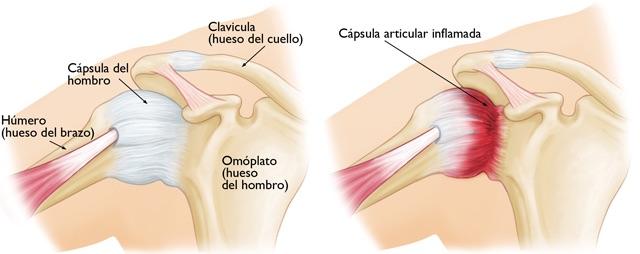
La capsulitis adhesiva es una enfermedad que se presenta con dolor y limitación progresiva de la movilidad en hombro. La rigidez ocasionada por esta patología es característica, y es por esto que es conocida también como hombro congelado.
Esta enfermedad ocurre como consecuencia de una inflamación crónica de la cápsula, que es la envoltura de la articulación del hombro, ocasionando un engrosamiento de la misma, fibrosis y adherencias. La cápsula pierde flexibilidad y por tanto, causará dolor al realizar movimientos que la tensen, los cuales pueden ser movimientos de menor amplitud a los acostumbrados.
Algunas enfermedades pueden ocasionar síntomas similares a la capsulitis adhesiva, como pueden ser:
- Lesiones del manguito rotador
- Tendinitis calcificante
- Radiculopatía cervical
- Artrosis acromioclavicular
- Artrosis glenohumeral
Normalmente el hombro tiene la capacidad de aceptar de 25 a 35 mL de líquido en su cavidad articular, pero en esta patología disminuye tanto su capacidad que solo es capaz de aceptar de 5 a 10 mL.
Factores de riesgo
Los factores de riesgo para padecer esta enfermedad son:
- Diabetes
- Infarto al miocardio
- Accidente cerebrovascular
- Género femenino
- Edad 40 a 60 años
- Brazo no dominante
- Vida sedentaria
- Hipotiroidismo
- Enfermedad de Dupuytren
- Enfermedad de Parkinson
Esta enfermedad está caracterizada por 4 etapas.
- Etapa 1 o preadhesiva: inicia una producción de tejido inflamatorio sin formar adherenias. En esta etapa, el paciente tiene un arco de movilidad completo, pero reporta dolor de predominio nocturno. Al no ser síntomas específicos, puede ser mal diagnosticada.
- Etapa 2 o proliferativa o de congelamiento: hay un aumento en la producción de tejido inflamatorio así como formación de adherencias. Los síntomas predominantes son la presencia de dolor y pérdida leve de la movilidad en el hombro debido a una rigidez en éste.
- Etapa 3 o maduración o de rigidez: hay presencia de menor tejido inflamatorio pero mayor formación de adherencias. El dolor puede ser menos severo que en las primeras dos etapas, sin embargo, el arco de movilidad estará notablemente reducido.
- Etapa 4 o crónica o de descongelamiento: las adherencias se encuentran bien establecidas y el arco de movilidad se encuentra significativamente reducido. Los pacientes no tendrán dolor, únicamente si el hombro se moviliza más allá del arco permitido por la cápsula fibrosada. Con el paso del tiempo el arco de movilidad irá recuperándose poco a poco hasta llegar a un arco de movilidad funcional.
Síntomas
Los pacientes típicamente refieren dolor de inicio súbito de varios meses de duración. El inicio del dolor tiende a ser más gradual que en otras patologías del hombro. El dolor es localizado en la cara lateral del hombro, y es común que se presente por la noche y que el paciente no pueda dormir sobre el lado afectado.
La disminución de la movilidad, en algunos casos, se presenta antes que el dolor y es más notoria con la progresión de la enfermedad. Hay dificultad para vestirse, peinarse, alcanzar la bolsa trasera del pantalón abrocharse el brassiere.
El proceso natural de esta enfermedad ha sido motivo de debate ya que algunos autores han propuesto que es una enfermedad que tiende a solucionarse por sí sola en periodos de 2 a 4 años y recientemente se ha visto que no siempre llega a solucionarse por sí sola. Existen autores que proponen el manejo médico o inclusive quirúrgico como solución para acortar este tiempo de resolución natural. Lo que es bien sabido hasta el momento es que este tipo de patología, una vez que se ha resuelto, ya no volverá a presentarse en la misma articulación a futuro.
Diagnóstico:
No existe algún método de imagen ideal o que esté establecido como parte de la rutina de diagnóstico de esta patología, ya que muchos de los hallazgos pueden llegar a ser inespecíficos. En una resonancia magnética se puede observar la oclusión del espacio articular así como un engrosamiento de ligamentos que forman la cápsula. Hasta la fecha la forma más fidedigna de establecer este diagnóstico es mediante la exploración física ya que los hallazgos encontrados son demasiado obvios para pasar desapercibidos, al menos que esta patología se esté presentando en una etapa 1 o preadhesiva, ya que en esta fase los mismos síntomas y hallazgos pueden también ser encontrados en otras patologías.
Terapia física:
La terapia física junto con un programa de ejercicios en casa (ver imagen) son la piedra angular del tratamiento, sin importar la etapa en la que se encuentra. La terapia física no necesita ser agresiva ni dolorosa, mientras que el fortalecimiento raramente es necesario. El estiramiento progresivo y gentil es ideal como parte del tratamiento. El tratamiento de recuperación será prolongado.
Tratamiento farmacológico
El tratamiento farmacológico consiste en el uso de antiinflamatorios esteroideos o no esteroideos para el manejo del dolor y disminución de la fase inflamatoria.
Infiltraciones con esteroide
El uso de infiltraciones con esteroide así como la hidrodilatación (llenar la cápsula articular con líquido) tienen buenos resultados, siempre y cuando se acompañen de una fisioterapia supervisada.
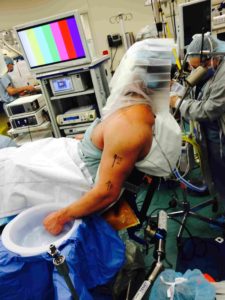
Movilización bajo sedación
En los casos en que la limitación para la movilización así como el dolor han empeorado a pesar de los tratamientos mencionados, está indicado realizar una movilización bajo sedación. Esto consiste en entrar a quirófano para que el hombro pueda ser movilizado, intentando romper las adherencias capsulares, sin necesidad de realizar ningún procedimiento invasivo, y únicamente bajo sedación para que el paciente no presente dolor durante la manipulación.
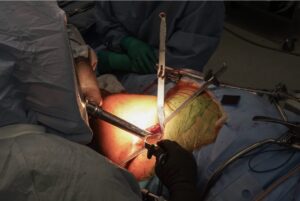
Cirugía
Los pacientes que no mejoran a pesar de la fisioterapia y el manejo farmacológico o bien, la manipulación o movilización bajo sedación, serán candidatos a una cirugía artroscópica, en la cual se liberarán todas las adherencias existentes en esta articulación. A pesar del tratamiento quirúrgico, este procedimiento es muy dependiente de la fisioterapia que se lleve a cabo de manera postoperatoria ya que las adherencias pueden volver a formarse si no se moviliza el hombro.
Referencias
- Neviaser AS, Neviaser RJ. Adhesive capsulitis of the shoulder. J Am Acad Orthop Surg. 2011 Sep;19(9):536–42.
PMID: 21885699
- Hsu JE, Anakwenze OA, Warrender WJ, Abboud JA. Current review of adhesive capsulitis. J Shoulder Elbow Surg. 2011 Apr;20(3):502–14.
DOI: 10.1016/j.jse.2010.08.023
- Yoon JP, Chung SW, Kim J-E, Kim HS, Lee H-J, Jeong W-J, et al. Intra-articular injection, subacromial injection, and hydrodilatation for primary frozen shoulder: a randomized clinical trial. J Shoulder Elbow Surg. 2016 Mar;25(3):376–83.
DOI: 10.1016/j.jse.2015.11.009
- Wong CK, Levine WN, Deo K, Kesting RS, Mercer EA, Schram GA, et al. Natural history of frozen shoulder: fact or fiction? A systematic review. Physiotherapy. 2016 Jun 21;
DOI: 10.1016/j.physio.2016.05.009
- Uhthoff HK, Boileau P. Primary frozen shoulder: global capsular stiffness versus localized contracture. Clin Orthop Relat Res. 2007 Mar;456:79–84.